Опасной болезнью считается гепаторенальный синдром, потому как отличается стремительным развитием. Формируется на фоне тяжелых нарушений в работе печени, осложненных портальной гипертензией. При этом поражаются почки, что выражается снижением фильтрационной способности клубочкового аппарата. Провокаторами зачастую выступают цирроз, опухоли, вирусные поражения печени. Проявляется синдром сокращением мочеиспускания, слабостью с тошнотой и специфической симптоматикой печеночных нарушений.
Причины развития патологии
Различают разные механизмы поражения печени и почек с развитием синдрома. По исследованиям, проведенным Пытель А. Я., после хирургического вмешательства на желчных путях возможность возникновения патологии составит 18%. Тареева И. Е. установила, что пациенты, которые имеют заболевания печени подвержены повреждению почек в 10—20% случаев. Есть возрастные особенности возникновения. У детей причинами выступают:
- сбои в функциях работы печени, которые возникают на фоне вирусного воспаления пораженного органа;
- аутоиммунные заболевания, которые встречаются в половине случаев;
- патологии печени хронического характера;
- новообразования, которые являются злокачественными;
- передозировка, которая возникла от применения парацетамоловых веществ;
- дистрофия паренхимы.
У взрослых пациентов провокаторы:
- цирроз печени;
- кровотечения желудочно-кишечного тракта, которое возникло из-за варикозного расширения венозных сосудов;
- образование воспалительного процесса брюшинной области, которое вызвано бактериальной природой;
- хирургическое удаление жидкости при асците без использования альбумина;
- осложнения, которое проходит в виде портальной гипертензии и накопления жидкого субстрата в области брюшины (асцит).
Факторы риска
Гепаторенальный синдром имеет группы, которые различны для разных возрастных категорий. Для взрослых характерны:
- нарушение водно-электролитного баланса — гипонатриемия или гиперкалиемия;
- варикозное расширение венозных стенок сосудов;
- питание, при котором в организм поступают негативные вещества;
- высокоактивный ренин плазмы крови;
- повышение азота в сыворотке крови;
- стойкая артериальная гипертензия;
- активная диуретическая терапия.
Гепаторенальный синдром у детей чаще развивается на фоне:
- атрезии желчновыводящих путей;
- приема медикаментозных препаратов;
- печеночной недостаточности;
- гепатита;
- болезни Вильсона.
Особенности протекания: классификация и проявления
По степени тяжести и характеру клиники гепаторенального синдрома различают 2 типа нарушений:
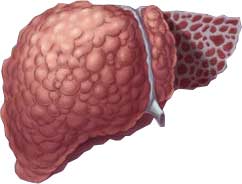
- Симптоматика тяжелая, а нарушения более серьезные. Наблюдается повышенный уровень мочевины в крови (в 2 р.). Скорость развития — 2 нед. При этом сокращается объем выводимой мочи до 400 мл в 24 ч., а печень существенно увеличивается в размерах. Из-за стремительности патологии летальный исход возможен уже спустя 2—10 нед.
- Особенностью 2-го типа считается асцит, что не поддается лечению диуретиками. При этом наблюдается желтушная пигментация кожи и склер, извращение вкуса. Смерть наступает через 3—6 мес.
Общие симптомы заболевания
При наблюдении признаков гепаторенального синдрома пациенту следует незамедлительно обратиться к специалисту. Это повысит шансы на позитивный прогноз, а также на эффективность терапии.
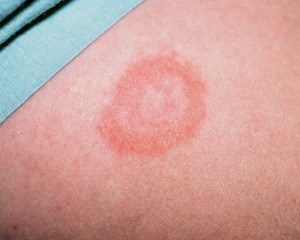
Гепаторенальный синдром имеет такую симптоматику:
- расширение сетки венозных сосудов в подкожном эпидермисе брюшины, которое проходит с последующим образованием симптома «голова медузы»;
- увеличение объемов селезенки и печени;
- развитие эритемы с покраснением дермы;
- деформация суставов рук и ног;
- уменьшения количества мочи до полулитра в сутки;
- образование околопупочной грыжи, а также периферического отека;
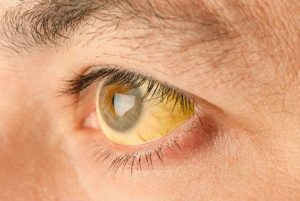
- проявление желтизны кожного покрова и склер, «сосудистых звездочек»;
- изменение во вкусовых предпочтениях больного;
- увеличение грудных желез у представителей сильного пола;
- образование ксантом — бляшек желто-коричневого цвета, которые формируются на глазном веке;
- усталость, сонливость;
Диагностика гепатонефрита
Печеночно-почечный синдром исследуют в три основных этапа:
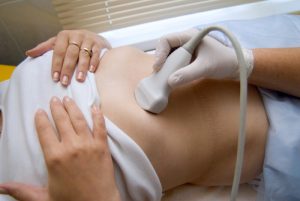
- Сбор подробного анамнеза:
- осмотр лечащего врача;
- определения групп риска.
- Лабораторные методы:
- анализ урины;
- биохимический, а также общий анализ крови.
- Инструментальные исследования:
- биопсия клеток почек;
- УЗИ;
- доплерография почечных сосудов.
Вспомогательными выступают такие критерии: олигурия (менее 0,5 л) с натрием в моче до 10 мэкв/л, а в крови — до 130 мэкв/л. При этом осмолярность урины по показателям станет выше чем в плазме с эритроцитами до 50 в поле зрения. Гепаторенальный синдром нуждается в дифдиагностике с лекарственной нефроновой недостаточности почек, гломерулонефритом, некротизацией почечных канальцевых клеток.
Вернуться к оглавлениюЛечение патологии

Заболевание лечится гастроэнтерологом, нефрологом, реаниматологом в отделение интенсивной терапии. Лечение гепаторенального синдрома заключается в следующем:
- Соблюдение рациона по диете № 5а с употреблением 1,5 л жидкости в сутки, ограничением белка и соли (2 г). Калорийность — 2,6—3 тыс. ккал.
- Медикаментозная терапия.
- «Допамин»;
- «Реместип», «Терлипрессин»;
- «Альбумин».
- «Ацетилцистеин»;
- «Октреотид», «Сандостатин».
- Дополнительный комплекс процедур.
- антибактериальная терапия;
- гемодиализ.
- Оперативные действия.
- шунтирование;
- пересадка органа.
Прогноз и профилактика
Без пересадки железы только 4—10% пациентов могут ощутить эффект от лечения почек. Такое явление характерно при вирусном гепатите.
При циррозе печени наблюдается крайне неблагоприятный прогноз. Без применения рациональной своевременной терапии на первом этапе больной умирает в короткие сроки: до 2 недель — при 1-м типе, до полугода — при 2-м. После хирургического воздействия с пересадкой поврежденного органа шансы выжить составят 60%. Чтобы предупредить образование патологии необходимо следить за состоянием печени.
Если развилась печеночная или почечная недостаточность, следует обеспечить максимально своевременную, а также эффективную терапию. После проведения лапороцентеза важно отрегулировать количество белков в крови. Соблюдать осторожность при назначении диуретических средств при астматической патологии, ранее определение электролитных сбоев, а также нарушений инфекционного характера, помогут предупредить образования печеночно-почечной недостаточности.




 (3 оценок, среднее: 4,67 из 5)
(3 оценок, среднее: 4,67 из 5)