Болезнь, именуемая тромбозом вен печени известна еще и как синдром Бадда-Киари. Главная черта — сужение печеночных сосудов, что затрудняет полноценное движение крови, тем самым образуя тромбы. Впервые болезнь описали в середине XIX века. Статистика утверждает, что 1 человек на 100 000 становится жертвой патологии. Большинство пациентов, страдающих заболеванием, старше 45 лет. Синдром Бадда-Киари имеет две формы, хроническую — происходит от воспалительных процессов, приводящих к фиброзу. И острую — последствие образования тромбов в печени. Острый тромбоз при отсутствии вмешательства имеет летальный исход.
Причины развития
Болезнь Бадда-Киари развивается при неправильном функционировании других органов и при осложнении уже развитых у пациента болезней. В таком случае врачи говорят о вторичной степени развития патологии. При первичном (врожденном) развитии заболевание появляется по причине зарастания мембраны, находящейся в полой вене. Синдром развивается:
- при генетических особенностях;
- по факту травмы;
- как результат других заболеваний (цирроз, перитонит, перикардит);
- при воспалениях, инфекциях, злокачественных образованиях;
- по причине слабого свертывания крови (слабая гемокоагуляция);
- как реакция на длительное применение некоторых лекарственных препаратов (оральных контрацептивов);
- после осложнения при беременности, родах;
- как обструктивный тромбоз воротной вены печени;
- по неизвестным причинам (в 20% случаев).
Виды печеночной патологии
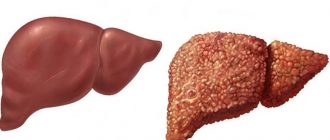
Выделяют острую и хроническую форму изменения печени. Первая появляется внезапно, протекает быстро с выраженными симптомами. Острый тромбоз характеризуется процессом закупорки сосудов нижней полой вены. Возникает асцит, рвота с кровью, резкие боли в животе, часто в правом подреберье. Требует немедленного оперативного вмешательства.
Хронический синдром — результат воспалительных процессов сосудов печени и фиброза мембранных тканей. Продолжительное время патология может не проявлять никаких симптомов. При таком течении болезни увеличиваются размеры печени, ссужаются сосудистые ткани. Имеет место рвота, возможна желтуха. Область желудка, пищевода и кишечника могут подвергаться кровотечениям. Приводит к печеночной недостаточности.
Вернуться к оглавлениюСиндром Бадда-Киари: симптомы
Хотя врачи выделяют общие признаки болезни, у каждого пациента она выражается по-разному. Индивидуальные характеристики затрудняют верную диагностику заболевания. Большинство симптомов возникают при острой форме патологии и требуют немедленного вмешательства. Медицина описывает несколько симптомов нарушения оттока крови в сосудах печени:
- резкие боли в области живота;
- рвота;
- асцит;
- понос;
- отеки в ногах;
- увеличение селезенки, печени;
- вздутие;
- кровотечение из вен желудка, кишечника.
Методы диагностирования синдрома Бадда-Киари
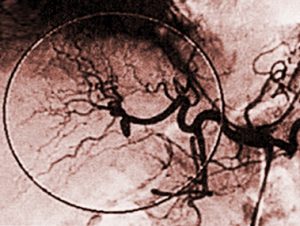
Результатом осложнений у пациента (цирроза, опухолей) может стать портальная гипертензия. О вторичном нарушении и остром типе могут сказать сильные, интенсивные боли в области живота, печеночная недостаточность. Диагностируя синдром Бадда-Киари, ставят целью выявить заболевание и генез. В дальнейшем проводят обследование, чтобы выяснить осложнения нарушения оттока крови другими болезнями. Важно выявить возможные последствия в каждом отдельном случае.
Важным методом диагностики является сбор сведений об истории болезни. При диагностировании острой формы симптомы ярко выражены, патология появляется внезапно и протекает быстро. Тромбоз печеночных вен длительное время не имеет никаких характеристик, отличаясь только увеличением размера печени. Потому важно выяснить наличие других, побочных патологий и возможную степень их влияния.
Нужна детальная информация о периоде, в котором началось заметное ухудшение состояния больного, анализируя каждый отдельный симптом.
Проводят лабораторные и инструментальные исследования, чтобы диагностировать болезнь сосудов печени. Если анализ крови (биохимический) характеризуется высокими показателями белка и альбумина — это может свидетельствовать об образовании тромбов. Для диагностики используют:
- биопсию;
- УЗИ;
- МРТ;
- рентгеновское исследование;
- ангиографию;
- допплеровскую ультрасонографию.
Лечение заболевания
При помощи медикаментов
Препараты могут улучшить состояние страдающего хронической формой недугов. Лечение патологии происходит только в условиях стационара. Стоит заметить, что возможен лишь краткосрочный эффект при употреблении медикаментов, без дальнейшего хирургического вмешательства. Тактика может продлить жизнь больного на период до 2-х лет. Среди препаратов, влияющих на благосостояния пациента: тромболитики, антикоагулянты, препараты плазмы крови, диуретики, гепатопротекторы. Назначают средства для улучшения обмена веществ.
Вернуться к оглавлениюХирургическое вмешательство
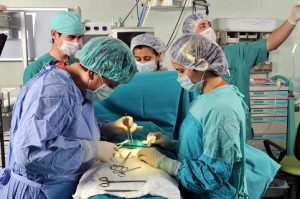
Практически каждый случай подобного изменения в печени, кроме препаратов, требует решения хирургическим путем. Разные виды патологии требуют особой разновидности процедур, среди которых ангиопластика, шунтирующие процедуры или трансплантация. При первом варианте пациенту имплантируют стент, расширяющий полую вену, рассасывая тромб. При потребности шунтирования врач устанавливает дополнительные сосуды для снижения внутрипеченочного давления и нормализации оттока крови. Трансплантация печени требуется в тяжелых случаях, при остром протекании заболевания либо при осложнениях.
Вернуться к оглавлениюПоследствия
При диагностировании патологии на поздних сроках возможно развитие периферийных недугов: перитонит, печеночная недостаточность, асцит, венозное кровотечение, энцефалопатия и другие. Прогноз изменения печени индивидуален, в зависимости от тяжести болезни, хирургических последствий, дополнительных осложнений. Неблагоприятно влияют: пожилой возраст, опухоли и другие злокачественные образования. При диагнозе «синдром Бадда-Киари» средняя продолжительность жизни страдающих до 10 лет.
Вернуться к оглавлениюПрофилактика
Как таковой профилактики болезни не существует, поскольку действия сводятся к предупреждению ухудшения состояния и продлению жизни пациента. После окончания хирургического вмешательства больному назначают пожизненное употребление медицинских препаратов и обязательную диету. Также важным является регулярное ультразвуковое обследование и сдача необходимых анализов.



 (2 оценок, среднее: 4,50 из 5)
(2 оценок, среднее: 4,50 из 5)