Невнимательное отношение к собственному здоровью приводит к перерождению органов. Жировая инфильтрация печени развивается у людей, страдающих расстройствами пищеварения и злоупотребляющих алкоголем. А также проблема появляется на фоне вирусных патологий, наследственных заболеваний и эндокринологических недугов. Клиническая картина печеночной дистрофии развивается медленно и выражена слабо. Это затрудняет постановку окончательного диагноза. Лечение болезни сводится к коррекции образа жизни пациента и употреблению медикаментозных препаратов.
Суть проблемы
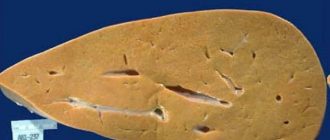
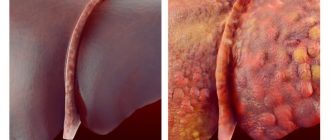
Жировая инфильтрация печени заключается в диффузной (рассеянной) деградации печеночной паренхимы. Ткань органа накапливает триглицериды. Эти продукты распада жира нарушают физиологию гепатоцитов. Механизм жировой инфильтрации печени состоит в накоплении триглицеридов в цитоплазме печеночных клеток с их дальнейшим перерождением. Происходит дистрофия органа, в нем разрастается соединительная ткань. Этот процесс именуется фиброзом. Следующей стадией является склероз, когда печень становится плотной и перестает выполнять функции синтеза белков для кровеносной и иммунной систем. Орган больше неспособен инактивировать токсины, поступающие в организм извне. Гепатоциты постепенно некротизируются и умирают.
Вернуться к оглавлениюПричины и механизм развития жировой инфильтрации
Метаболические патологии полифакторны, их провоцируют многие причины. Жировая инфильтрация развивается на фоне таких состояний:
- Заболевания поджелудочной железы. К ним относятся панкреатит и сахарный диабет.
- Метаболический синдром. Он включает эндокринологические расстройства и ожирение.
- Повышенное употребление в пищу жирных и жареных продуктов, пищи с высокой концентрацией стабилизаторов, красителей, ароматизаторов и усилителей вкуса.
- Злоупотребление алкогольными напитками. Этиловый спирт метаболизируется гепатоцитами и чрезмерная нагрузка им вредит.
- Мальабсорбция. Этим термином обозначают нарушение пристеночного пищеварения и всасывания питательных молекул.
- Бесконтрольный прием медикаментов. К вредным для печени относятся НПВС, антибиотики и глюкокортикостероиды.
- Бактериальные, вирусные инфекции и глистные инвазии. Вредят вирусы гепатита, простейшие и паразиты.
- Мальдигестия. Патология, во время которой развиваются метаболически обусловленные нарушения пищеварения в полости ЖКТ.
- Болезнь Коновалова-Вильсона.
- Наследственные патологии. К ним относится глютеновая энтеропатия, которая проявляется воспалением тонкого кишечника в результате дефицита ферментов, нужных для высасывания глютена злаковых культур.
Вернуться к оглавлениюБолезнь Коновалова-Вильсона — это наследственная аутосомно-рецессивная патология, которая затрагивает все системы и органы человека. При ней в тканях накапливается медь с поражением печени и поступлением ее дисфункции.
Симптоматика

В процессе развития жировой инфильтрации печени появляются такие признаки:
- Тяжесть в правой эпигастральной области. Она обусловлена увеличением печени и растяжением печеночной капсулы. Орган выступает из-под правого ребра.
- Диспепсия. У человека появляется постоянная тошнота и рвота, не приносящая облегчение.
- Нарастающая слабость, безразличие к происходящему.
- Постепенное пожелтение кожных покровов.
- Мелкоточечная сыпь на коже. Она провоцируется недостаточностью факторов свертываемости крови при дисфункции печеночных клеток.
- Снижение иммунитета с появлением частых простудных заболеваний.
- Ухудшение качества ногтей и волос.
Как диагностируют?
Жировая инфильтрация определяется с помощью таких лабораторных и инструментальных методик:
- Биохимия крови. При патологии повышается прямой и непрямой билирубин. Растут печеночные ферменты — АЛТ, АСТ и щелочная фосфатаза.
- Общий анализ крови. Поскольку воспаления нет, лейкоциты в норме. Но повышается СОЭ и снижаются тромбоцитарные показатели.
- Общий анализ мочи. Изредка появляется ее темная окраска.
- Исследование свертывающей и противосвертывающей системы крови.
- Серологический метод. С его помощью в плазме ищут антигены, антитела к вирусу гепатита и иммунные комплексы, проявляющиеся при аутоиммунных расстройствах.
- УЗИ органов брюшной полости. При ней выявляется увеличение печеночно-селезеночного комплекса.
- МРТ. Этот инструментальный метод поможет исключить опухолевые новообразования ЖКТ.
Лечение жирового гепатоза

Лечить жировое печеночное перерождение нужно комплексно. Для этого корректируется диета, меняется образ жизни, также обязательно назначается медикаментозная схема. Диетические требования включают частое и дробное питание, употребление большого количества растительной пищи. Овощи и фрукты содержат необходимые витаминные комплексы для быстрого восстановления печеночных клеток. Обязательно исключают жирные и жареные блюда, продукты с содержанием красителей, стабилизаторов, консервантов, ароматизаторов и усилителей вкуса. Рекомендуется умеренная физическая активность. Лечение медикаментозными средствами включает прием гепатопротекторов, защищающих мембраны клеток печени и стимулирующих их регенерацию. Показано употреблять фитопрепараты и поливитаминные комплексы.
Вернуться к оглавлениюПрогнозы недуга
Своевременно диагностированная жировая инволюция печени имеет положительный прогноз относительно выздоровления. Важным критерием является грамотно подобранная схема лечения. Но если недуг был выявлен поздно или пациенту порекомендовали неправильную терапию, прогноз ухудшается. Жировая дистрофия гепатоцитов переходит в стадию фиброза. В органе накапливается соединительная ткань, которая не выполняет специфических пищеварительных функций. Следующей стадией является склероз. Клетки печени становятся каменистыми, постепенно отмирают. Последним этапом болезни выступает цирроз и некроз гепатоцитов.



 (1 оценок, среднее: 4,00 из 5)
(1 оценок, среднее: 4,00 из 5)