Самым распространенным типом холангиокарциномы является опухоль Клацкина (воротная). Эта проблема чаще встречается у мужчин 50—70 лет, реже ее выявляют у более молодых людей. Заболеванию в основном подвержены жители стран Южной и Восточной Азии, Дальнего Востока и Японии. Несвоевременное диагностирование и отсутствие лечения продлевают жизнь заболевшего не более, чем на полгода.
Месторасположение и виды
Только полное удаление пораженных органов дает человеку шанс на выздоровление.
Холангиокарциномы могут появляться в желчных ходах внутри печени, вне ее, возле мочевого пузыря, в протоках через поджелудочную железу по пути к выводному отверстию. Под опухолью Клацкина подразумевают онкологию в системе выведения желчи. Классифицируют ее следующим образом:
| Показатель | Классификация |
| Характер роста | Внутрипротоковая |
| Инфильтрующая | |
| Массивная | |
| Степень распространения с вовлечением новых тканей | Общий печеночный проток |
| Область слияния (бифуркация) | |
| Правый или левый желчные пути | |
| Ветви протоков | |
| Тип роста | Массформирующая |
| Перидуктальноинфильтрующая | |
| Массформирующая и перидуктальноинфильтрующая | |
| Интрадуктальная |
Этиология
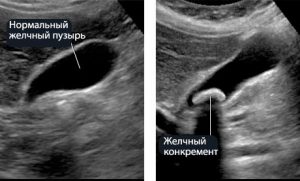
В 25% воротная опухоль образуется в результате наследственных заболеваний, например, болезнь Кароли (нарушение функционирования желчных протоков). Паразиты, обитающие в желчном пузыре и протоках, могут вызвать воспалительный процесс, а он способствует появлению новообразования. Именно с большим количеством паразитирующих организмов в человеке связана территориальная локализация заболевания.
Существуют и другие причины зарождения опухоли Клацкина:
- камни в желчных протоках;
- холецистит, холангит;
- реакция на торостаст — токсин, применяемый в рентгенографии;
- наследственный синдром Линча — злокачественные новообразования в толстом кишечнике;
- болезнь Крона — воспалительный процесс в кишечнике неясной этиологии;
- врожденное аномальное строение желчевыводящей системы;
- неправильное и нездоровое питание.
Проявления
Главный признак, при появлении которого врач допускает возможность воротного новообразования, это механическая желтуха без приступов желчных колик. Она сопровождается следующими симптомами:
- Кожа зеленеет, поскольку желчь начинает всасываться в кровь. По этой же причине не проходит ощущение зуда.
- Кал теряет цвет в связи с отсутствием в кишечнике желчи.
- Моча, содержащая большое количество билирубина, темнеет.
- Тянущая боль в верхней правой части живота, связанная с застоем желчи.
- Печень увеличена.
- Нарушение пищеварения с тошнотой, рвотой, диареей и отсутствием аппетита.
- Упадок сил, истощение.
- На последней стадии — повышение температуры, лихорадка.
Диагностические мероприятия
Для установления диагноза больной должен сдать общий анализ крови. Билирубин, щелочные фосфаты, возможно и лейкоциты, будут увеличены. После этого пациента направляют на такие инструментальные обследования:
- Ультразвуковое исследование, которое показывает опухоль.
- Спиральная компьютерная томография — устанавливает нарушения в работе желчного пузыря.
- Позиционно-эмиссионная томография, выявляющая опухоль до 1 см.
- Рентген. После специальной инъекции демонстрирует пропускную способность желчных протоков и выводного отверстия.
- Магнитно-резонансная томография с введением контрастного вещества — определяет параметры и положение новообразования.
- Забор ткани на биопсию.
Лечение новообразования
Особенностью опухоли Клацкина является ее медленное прогрессирование. Метастазы с болевыми ощущениями появляются на последних стадиях. Заболевание очень редко удается диагностировать своевременно, это происходит, как правило, случайно, при проведении компьютерной томографии. Лечение новообразования на последних стадиях малоэффективно.
Вернуться к оглавлениюРезекция опухоли
Хирургическое вмешательство возможно даже на последней стадии, когда опухоль не затронула кровеносную систему печени и желчегонные пути хотя бы одной из ее долей. Операции не назначают при наличии патологий, которые, как правило, появляются у пожилых людей, вследствие тяжелого состояния больного. Это составляет не более 15% пациентов с диагностированной воротной опухолью. Операция считается очень сложной из-за труднодоступности оперируемых органов и большого количества проходящих рядом кровеносных сосудов. Для получения положительного результата полностью удаляют поврежденную часть желчных протоков и долю печени. Иногда назначают облучение для уменьшения новообразования с целью дальнейшей резекции.
Вернуться к оглавлениюПаллиативная помощь

Если результаты инструментальных исследований показывают невозможность оперативного вмешательства, проводят паллиативное лечение (поддерживающая терапия), которая может продлить жизнь до 5 лет. Включает следующие методы:
- Стентирование желчных проходов. В место сужения помещают пластиковую или металлическую трубку.
- Наружно-внутреннее дренирование. В желчный проток вставляется трубка, дренаж организуется таким образом, что большая часть желчи поступает в кишку.
- Фотодинамическая терапия.
- Химиотерапия.
- Лучевая терапия.
Осложнения и прогнозы
Операция, как правило, сопровождается большим объемом удаляемых тканей и очень травматическая для организма. В связи с этим количество выживших не превышает 40%. Вероятность излечения повышает применение лучевой или химиотерапии. После удаления опухоли больной живет в среднем около двух лет. Неоперабельный пациент без лечения живет не более полугода. Возможны следующие осложнения после хирургического вмешательства:
- печеночная недостаточность;
- кровотечения внутрибрюшные, кишечные, язвенные желудочные;
- воспаление брюшины (перитонит) и желчевыводящих протоков (гнойный холангит).
Заключение
Даже если заболевание выявлено, нужно бороться за жизнь. Всегда есть шанс оказаться в той группе людей, от которых болезнь отступает. В случае обнаружения заболеваний, которые провоцируют появление опухоли Клацкина, необходимо избавиться от них и регулярно обследоваться для выявления воротного новообразования на начальной стадии. Обязательно следует ликвидировать присутствующих паразитов в организме и придерживаться правильного питания.




 (4 оценок, среднее: 4,50 из 5)
(4 оценок, среднее: 4,50 из 5)