Грушевидный резервуар желчи на нижней поверхности правой доли печени — желчный пузырь. Патологические изменения строения, размеров или функциональной активности отражаются не только на состоянии органа, но и на других структурах и деятельности всего пищеварительного тракта. Его значение для организма объясняется анатомическими особенностями строения и локализацией.
Как устроен желчный пузырь?
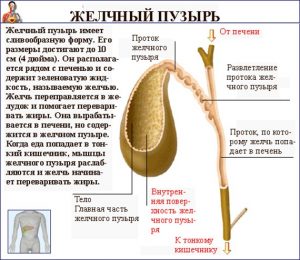
Грушевидный, полый, мышечно-эпителиальный орган имеет три части: тело, дно и шейку, которая продолжается желчным протоком. Его тонкие стенки состоят из трех шаров:
- Серозный. Образован тонкой рыхлой соединительной тканью, которая покрывает его снаружи.
- Мышечный. Состоит из гладких мышц и эластичных волокон разного направления, которые берут участие в образовании сфинктера Люткенса.
- Слизистый. Имеет складки, в которых находятся железы, продуцирующие слизь, и ворсинки, всасывающие воду. Их утолщение образует Гейстеровые заслонки.
Локализация и размеры
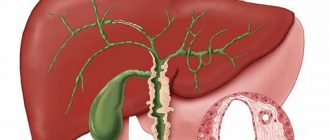
Желчный пузырь у человека находится между печеночными долями в правом подреберье, но его положение может меняться в зависимости от возраста и телосложения. С трех сторон он покрыт брюшиной, а четвертая, большая часть, погружена в печень. Справа от него располагается дуоденальная кишка и толстый кишечник, а с левой стороны — желудок. Размер желчного пузыря зависит от возраста. В норме у детей до 10 лет его длина 5—7 см, ширина — 2 см, а вместимость не более 25 мл. У взрослых объем пузыря составляет 60 мл, а нормальные размеры — 15 и 5 сантиметров соответственно. Поджелудочная железа тесно связана с желчным пузырем общими протоками, через которые выбрасываются пищеварительные соки.
Вернуться к оглавлениюКакую роль в организме выполняет?
Печень и желчный пузырь связаны общими функциями. Синтез печеночного секрета происходит постоянно, а расходуется только по мере необходимости, то излишек транспортируется в пузырь, где концентрируется и сохраняется. При попадании пищи в 12-перстную кишку, происходит выброс гормона холецистокинина, который провоцирует сокращение пузыря и расслабление сфинктера Одди, что приводит к выбросу желчи. Чем жирнее и тяжелее пища, тем сильнее будут сокращения.
Уменьшая концентрацию гипотоксичных кислот в желчи, пузырь защищает печень и кишечник от их влияния.
При нарушении желчеоттока из печени, попадании патологических микроорганизмов, массивных паразиратных инвазиях или при заболеваниях соседних органов, развиваются патологии пузыря. Болезни влияет на его функциональность, химико-физические свойства желчи и работу пищеварительного тракта.
Вернуться к оглавлениюОсновные патологии и причины их возникновения
-
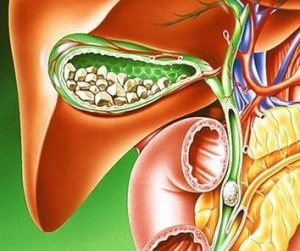
Камни в почках чаще поражают молодых людей. Желчнокаменная болезнь. Это заболевание поражает молодых людей, которые допускают погрешности в питании или резко худеют. Перекусы на ходу, преобладание жирной и высококалорийной пищи, нерегулярность питания изменяют состав желчи и повышают ее вязкость, что провоцирует камнеобразование. Пожилые пациенты страдают от этой патологии в силу повышенного уровня холестерина в крови и малоподвижного образа жизни.
- Холецистит. Развивается на фоне воспалительного процесса желудка, кишечника и поджелудочной железы, а также при нарушениях эндокринной и вегетативной регуляции, перегибе желчного протока, вирусных и инфекционных заболеваниях.
- Дискенезия желчевыводящих путей. Слабое или чрезмерное мышечное сокращение пузыря наблюдается при стрессах, вегетососудистой дистонии, гинекологических заболеваниях, гормональных нарушениях.
- Гипоплазия, атрезия и аплазия. Врожденное уменьшение размеров органа, отсутствие в нем полости или полное отсутствие органа.
- Холангит. Воспаление желчных протоков может быть самостоятельным заболеванием или последствием существующих воспалительных очагов.
- Паразитарные инвазии. Вызывают болезни желчного пузыря в детском возрасте.
- Онкологические новообразования.
Воспалительные заболевания желчного пузыря сопровождаются холестазом и изменением свойств желчи. Острое или хроническое протекание проявляется общими и специфическими признаками. Распознать и правильно диагностировать болезнь может только врач, сопоставив воедино все внешние проявления и данные разных методов обследования.
Вернуться к оглавлениюОсновные симптомы заболеваний желчного пузыря
- Диспепсические проявления.
- Гипертермия.
- Нарушения стула.
- Стремительная потеря веса.
- Обесцвечивание кала и изменение цвета мочи на более темный.
- Желтушность и зуд кожи.
- Сухость и горечь во рту.

Наряду с общими симптомами, выделяют специфические признаки для каждого заболевания. Например, желчнокаменная болезнь может сопровождаться коликой при выходе камней. При этом сильные, режущие боли в желчном пузыре удается купировать только в стационаре, введением инъекционных спазмолитиков. При дискенезии развивается вегетативный криз и онемение конечностей, появляется боль, усиливающаяся при вдохе (симптом Кера) или в положении сидя (симптом Мерфи). Болезненность при перкуссии правой реберной дуги указывают на острый воспалительный процесс.
Вернуться к оглавлениюУ взрослого человека патологии желчного пузыря чаще всего развиваются постепенно, а у детей — молниеносно. Обращая внимание на незначительные общие проявления, можно вовремя диагностировать основное заболевание и предупредить тем самым развитие осложнений.
Основные методы диагностики и лечение заболеваний
Распознание патологии желчевыводящей системы начинается со сбора анамнеза и осмотра пациента. Внешний вид, состояние кожи и слизистых, перкуссионные и пальпаторные данные дадут начало дальнейшей лабораторной и инструментальной диагностике. Расшифровка УЗИ, и других исследований помогут уточнить диагноз. Среди основных, такие как:
- холецистография;
- УЗИ;
- общий и биохимический анализ крови;
- анализ кала;
- фракционное дуоденальное зондирование;
- компьютерная томография.
- динамическая сцинтиграфия.
Лечение проводится в основном консервативно. Начинается оно с обеспечения пациенту покоя, холода на пузырь и лечебного голодания. Дальнейшая терапия направлена на восстановление оттока желчи, ее разжижение и снятие воспалительного процесса. С этой целью назначают медикаменты разных групп, среди которых спазмолитики, анальгетики, антибиотики, препараты урсодезоксихолевой кислоты для лизиса конкрементов. В стадии ремиссии назначаются желчегонные и ферментативные средства. Диета № 5 поможет разгрузить воспаленный орган и восстановить его деятельность.
Оперативное вмешательство проводится в крайних случаях, когда стоит вопрос о сохранении жизни пациента. Как правило, такие ситуации возникают при онкологических новообразованиях, перекрытии камнем желчного протока или развитии перитонита. Удаление желчного пузыря не несет опасности для дальнейшего функционирования организма. Лечебная диета и режим питания, ведение активного образа жизни и использование фитопрепаратов станут важным дополнением в лечении и профилактике заболеваний.



 (4 оценок, среднее: 4,25 из 5)
(4 оценок, среднее: 4,25 из 5)